|
¿SON
ADECUADAS TODAS LAS VÍAS CANALIZADAS EN UN SERVICIO
DE URGENCIAS PEDIÁTRICAS? |
|
Gloria
Guerrero Márquez, Ana Martín Rodríguez, Concepción
Míguez Navarro, Agustina Blázquez Blázquez, Aranzazu
García Cruz, Ana Berlanga de Miguel |
|
Hospital
Infantil Gregorio Marañón. Madrid |
La canalización de vías venosas periféricas (VVP) es una técnica
realizada frecuentemente por enfermería. En niños resulta
complicada por múltiples factores realizando numerosas
venopunciones hasta la canalización.
Objetivo: Evaluar durante mes y medio si la canalización
de VVP en niños en urgencias es adecuada realizando un
estudio transversal de niños con VVP en Urgencias. VVP
adecuada si el uso fue: Administración de sueroterapia,
medicación, ingreso, extracción seriada de analítica.
Resultados: Se incluyeron 277 con edad media de 5 años.
El 58% de los niños con VVP ingresó. Uso VVP: 2,5%
medicación, 46% sueroterapia, 14,5% medicación y
sueroterapia, 7,3% ingreso y 26% eran vías selladas (VVP
no adecuadas). Vías inadecuadas según turno: 24% de
mañana, 24% de tarde, y 36% de vías de noche. Vías
inadecuadas según médico que indicó: MIR Pediatría 30%,
MIR cirugía 27%, adjunto de pediatría 21,6% y adjunto de
trauma/cirugía 20%. Vías inadecuadas según turno y
médico: MIR pediatría presenta el 13 y 15% en turnos de
mañana y tarde y un 30% en la noche. Los adjuntos de
pediatría presentan porcentaje similar en los 3 turnos
(6-8.7%). Motivos de consulta con mayor porcentaje de
inadecuación: convulsión febril (86%), dolor abdominal
(62,8%), lesiones en piel (50%) y el síndrome febril
(50%).
Conclusiones: Nuestro porcentaje de inadecuación (26%)
es inferior al encontrado en otras series. Existe un
aumento de VVP inadecuadas en el turno de noche (36%)
frente a otros turnos (24%). Valorar la indicación de
canalización porque evita costes, iatrogenia y
sufrimiento a los niños.
PALABRAS
CLAVES: vía venosa periférica, adecuación, niños.
La canalización de las vías venosas periféricas es una de las
técnicas realizada frecuentemente por el personal de enfermería
en los servicios de urgencias.
En niños la canalización resulta a menudo complicada por
las características anatómicas de éstos, por su carácter
(miedo a lo desconocido), a que se mueven, lo que nos
lleva a realizar en ocasiones numerosas venopunciones en
el mismo niño hasta la canalización.
La adecuación de la utilidad de las vías venosas
periféricas (VVP) en urgencias es hoy en día un
indicador de calidad, debido a que las canalizaciones
venosas innecesarias, generan riesgos iatrogénicos,
sufrimiento a los niños y a los padres y costes
económicos innecesarios.
El objetivo de nuestro trabajo es evaluar si la
canalización de vías venosas periféricas en niños en un
servicio de urgencias pediátricas es adecuada o no.
Consideramos 3 variables, basándonos en bibliografía,
para determinar si la indicación médica de canalización
de vía venosa era adecuada o no. Estas variables,
consideradas como adecuadas, son las siguientes:
1-
Administración de sueroterapia o medicación
intravenosa.
2- Ingreso del paciente.
3- Extracción seriada de analítica de dicha vía (2 ó
mas extracciones).
Se realiza del 15 de Noviembre del 2004 al 31 de Diciembre del
2004 un estudio transversal de los niños que acudían a urgencias
y se les canalizaba una vía venosa periférica. Fueron excluidos
del trabajo aquellos niños con una prioridad 1 (resucitación) de
un sistema de triage de 4 niveles. De los niños incluidos en el
estudio se recogieron una serie de variables que fueron anotadas
en una hoja de trabajo prediseñada.
Las variables recogidas fueron: la edad del niño, el
turno de enfermería en que se indicaba la canalización,
el médico que indicaba la canalización de la vía venosa
(MIR pediatría, MIR familia, MIR cirugía pediátrica,
adjunto de pediatría, adjunto cirugía pediátrica o
traumatología), el motivo de consulta, el diagnóstico al
alta, el uso dado a la VVP (vía sellada, administración
de medicación, administración de sueroterapia,
extracción seriada de analítica o por requerimiento de
ingreso) y el destino al alta (ingreso o domicilio).
Los datos registrados se introdujeron en la base de
datos Microsoft Access 2002 y posteriormente recibieron
tratamiento estadístico con el programa SPSS.
Durante el periodo del estudio se atendió en nuestra
sección de Urgencias un total de 10.653 niños, de los
cuales entraron en el estudio 277 (2,6%). La edad media
de los pacientes que incluimos fue de 5 años (0 mes-15
años).
El 58% de los niños a los que se canalizó una vía venosa
ingresó.
Del total de canalizaciones realizadas, el 33% fue
realizado durante el turno de mañana, un 51% se
canalizaron en el turno de tarde y un 14% en el turno de
noche.
|
Del total de vías venosas canalizadas un 59,3 %
fueron indicadas por MIR de pediatría, seguido
por un 35% indicadas por el adjunto de
pediatría, 4% MIR cirugía pediátrica, y casi un
2% fueron indicadas por el adjunto
cirugía/trauma.
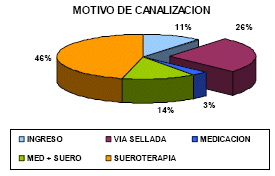
Según los motivos de canalización de la vía
venosa: 2,5% se usaron para medicación iv, 46%
para sueroterapia iv, 14,5% para medicación y
sueroterapia, un 7,3% por ingreso y un 26% eran
vías selladas (no usadas para nada). Este
porcentaje de vías selladas corresponde al
porcentaje de vías no adecuadas, según los
criterios de adecuación mencionados. |
 |
|
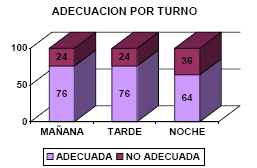 |
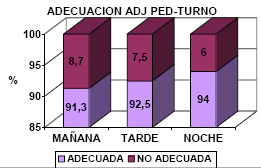
Se analizó el porcentaje de vías inadecuadas
según turno encontrando un 24% en el turno de
mañana, 24% en el de tarde, y un 36% de vías
inadecuadas en el turno de noche. |
|
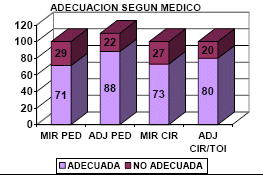
El porcentaje de vías inadecuadas según el
médico que indicó la canalización fue: MIR
pediatría 29,8%, MIR cirugía 27,3 %, adjunto de
pediatría 21,6% y adjunto de trauma/cirugía 20%. |
 |
|
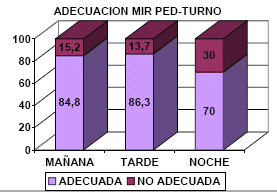 |
Se analizó la adecuación de las vías según turno
y médico (incluimos únicamente MIR de pediatría
y adjunto de Pediatría por ser los que más
número de vías solicitaron), observándose que el
residente de pediatría tiene un porcentaje mas o
menos similar (13-15%) de vías inadecuadas en
los turnos de mañana y tarde, aumentando hasta
un 30% en el turno de noche, mientras que la
adecuación por turnos de los adjuntos de
pediatría se mantienen más o menos constantes en
los tres turnos (6-8.7%). |
|
Los motivos de consulta con mayor porcentaje de
vías inadecuadas fueron la convulsión febril con
casi un 86% de vías inadecuadas, el dolor
abdominal con un 62,8%, seguida de las lesiones
en piel (50%) y el síndrome febril (50%). En
estos resultados se encontró diferencia
estadísticamente significativa realizando el
test de Fisher (p< 0.005). |
 |
En la adecuación según diagnóstico se encuentra según el
test de Fisher diferencias estadísticamente
significativas. Los diagnósticos diarrea y vómitos
presentaban una adecuación del 100%, mientras que la
convulsión febril, dolor abdominal y el síndrome febril
sin foco presentaban porcentajes altos de inadecuación
(86, 79 y 75% respectivamente).
Hasta la fecha existen pocos estudios que analicen la adecuación
y uso de las vías venosas periféricas en adultos en el servicio
de urgencias y en niños no hemos encontrados publicaciones que
analicen la adecuación de las VVP. En nuestra serie el
porcentaje de canalizaciones que no cumplen criterios de
adecuación (26%) es inferior al porcentaje encontrados en
algunas series de adultos, pero no podemos compararnos con
series de niños ya que no hemos encontrado publicaciones.
En nuestro estudio son los médicos residentes de
pediatría los que mayor porcentaje de vías inadecuadas
presentan (casi un 30%) frente a los adjuntos de cirugía
y traumatología que presentan un 20% de vías
inadecuadas. Nos planteamos para futuros trabajos
analizar y comparar el porcentaje de inadecuación de VVP
según sean adjuntos de la plantilla de urgencias o
adjuntos que van a realizar únicamente guardias al
servicio.
Observamos un aumento importante de VVP no adecuadas en
el turno de noche (36%) respecto a los otros turnos
(24%). Y al analizar además la adecuación turno y médico
que indicaba la vía encontramos que los MIR de pediatría
presentan porcentaje muy similar de vías no adecuadas en
los turnos de mañana y de tarde (13 y 15%), pero aumenta
al doble (30%) en el turno de noche. Sin embargo los
adjuntos mantienen porcentajes similares de inadecuación
en los tres turnos (6-9%). Esto podría deberse a que por
la noche los médicos residentes se encuentran menos
arropados por los adjuntos y se sienten más inseguros e
indican más la canalización de VVP.
En nuestra serie se observa un alto porcentaje de
inadecuacion en los niños con motivo de consulta de
convulsión con un 86% (son niños que han tenido en casa
una crisis convulsiva febril típica y están
asintomáticos a la urgencia; niños a los cuales no está
indicado ni siquiera la extracción de analítica
sanguínea excepto que el estado general y la patología
causante de la fiebre lo requiera). El segundo motivo
con alto porcentaje de inadecuación es el dolor
abdominal con un 62% seguido del síndrome febril y las
lesiones en piel con 50% ambos.
Podríamos mejorar el estudio analizando los costes
directos e indirectos que suponen las vías no adecuadas.
Señalamos la importancia de la necesidad de valorar la
indicación de canalización de vías venosas porque
disminuye costes, aumenta la calidad de la asistencia,
disminuye el riesgo de iatrogenia y sobre todo porque
disminuye el sufrimiento de los niños y de los padres.
-
En nuestro estudio el porcentaje de
canalizaciones que no cumplen criterios de
adecuación (26%) es inferior al porcentaje
encontrados en otras series.
-
Se observa en nuestro estudio un aumento de VVP
no adecuadas en el turno de noche (36%) respecto
a los otros turnos (24%).
-
Creemos que el desconocimiento de la técnica de
canalización de VVP por parte de algunos médicos
que consideran similar dificultad a la técnica
de extracción de analítica que la de
canalización puede ser un motivo por el que 1 de
cada 3-4 niños tengan una vía no adecuada.
-
Valorar la indicación de canalización porque
evita costes, se reduce la iatrogenia y
disminuye el sufrimiento de los niños y los
padres.
1. Henderson RA, Thomson DP, Bahrs BA, Norman
MP.EastCare Transport Program, University Health
Systems of Eastern Carolina,Greenville.
Unnecessary intravenous access in the emergency
setting. Prehosp Emerg Care. 1998 Oct-Dec;2(4):312-6.
2. Lillis KA, Jaffe
DM.Department of Pediatrics, Children's Hospital of
Buffalo, NY. Prehospital intravenous access in children.
Ann Emerg Med. 1992 Dec;21(12):1430-4.
3. Gausche M, Tadeo RE, Zane
MC, Lewis RJ.Department of Emergency Medicine, UCLA
School of Medicine, Harbor-UCLA MedicalCenter, Torrance,
CA.. Out-of-hospital intravenous access: unnecessary
procedures and excessive cost. Acad Emerg Med. 1998
Sep;5(9):878-82.
4. Stovroff M, Teague
WG.Department of Surgery, Egleston-Scottish Rite
Children's Medical Center,Atlanta, Georgia, USA..
Intravenous access in infants and children. Pediatr Clin
North Am. 1998 Dec;45(6):1373-93.
5. J. Nieto Galeano, S.
Moreno Cano, E. Vicente Paños, J.A. Fernández Bejarano,
A. García Moreno, A.I. Rodríguez Almodóvar, T. Sánchez
Fernández, L. Serrano Amores, M.G. García Alcaide.
Canalización de vías periféricas en urgencias. Indicador
de calidad. Ciber Revista de Enfermería de Urgencias. Nº
24. 2004.
6. J. Morales Meseguer,
Bosque Lorente, E. Hernández Pérez, J.A. Martínez
García, F.C. Sánchez Sánchez, J. Vila Vidal. Adecuación
de las vías venosas periféricas en el servicio de
urgencias del hospital. Ciber revista de enfermería. Nov
2005. nº 36.
7. Kanter RK, Zimmerman JJ,
Strauss RH, Stoeckel KA. Pediatric emergency intravenous
access. Evaluation of a protocol. Am J Dis Child. 1986
Feb;140(2):132-4. |