Nº8 Julio - Agosto de 2009
EL CONSENTIMIENTO INFORMADO EN ENFERMERIA DE URGENCIAS Y EMERGENCIAS,
UNA VISIÓN REAL
AUTORES: Martín Rodríguez, Miguel. E-mail: vigarct@hotmail.com ;Ruíz Lavela, Francisco Martín. Martín Rodríguez, José.
CENTRO: HOSPITAL LOS ARCOS. Santiago de la Ribera. MURCIA
RESUMEN:
En las áreas asistenciales de urgencias se realizan diversos procedimientos de índole variada, con el fin de solucionar la problemática que presentan los enfermos, siendo gran parte de ellos de naturaleza invasiva.
Ello nos encamina de forma segura al tema objeto de estudio: El derecho a la información por parte de pacientes y el consentimiento informado.
Mediante un estudio descriptivo transversal, realizado con la cumplimentación de una encuesta validada por parte de 94 Enfermeros/as de urgencias hospitalarias y extrahospitalarias del área de salud 2 de la Comunidad Autónoma de la Región de Murcia se ha analizado el acto del consentimiento informado por Enfermeros/as de Urgencias y Emergencias.
Previamente se hizo una exhaustiva búsqueda bibliográfica en bases de datos especializadas tales como: Cuiden, Medline, etc.
Resultados: Del análisis bibliográfico resulta que en comparación con otros colectivos, los enfermeros/as no tienen registros documentados de consentimiento informado para procedimientos invasivos en urgencias.
Referente a los datos demográficos, los profesionales tienen una media de 35 años, con 6 años de experiencia en urgencias, siendo el 70,2% mujeres.
Destaca que la realización de procedimientos invasivos es llevada a cabo por los Enfermeros/as sin supervisión de otro profesional en un 83% de los casos, desconociendo en un 69% de los casos la legislación vigente en materia de información al paciente.
Un 43% de los enfermeros/as encuestados nunca solicita el consentimiento informado ante un procedimiento invasivo, aún así el 93% refiere no haber tenido problemas nunca con el consentimiento informado.
El resto lo solicita de forma exclusivamente verbal y como requisito ético.
La formación específica en derechos y deberes del paciente se considera como muy necesaria por el 92% de los encuestados.
Se realiza como último elemento del estudio una propuesta de modelo de consentimiento informado en suturas de la piel en urgencias, como base a la elaboración de otros documentos afines de consentimiento, para los profesionales de Enfermería de Urgencias y Emergencias.
Conclusiones:
Encontramos que los profesionales definidos anteriormente, en un porcentaje muy elevado no solicitan el consentimiento informado legalmente establecido, por lo que al paciente no se le da la información necesaria e imprescindible, aun cuando la patología presente no pone en peligro inmediato la vida del paciente. Por lo que se incumple el requisito legal de dar información y solicitar el favor del paciente para realizarle cualquier proceso.
PALABRAS CLAVES:
Consentimiento informado. Derechos de los pacientes. Suturas
TITLE:
Informed consent in emergency nursing and emergency, a realistic vision
ABSTRACT:
In areas of emergency care procedures are carried out various kinds of varied, in order to solve the problems presented by patients, with most of them invasive nature.
This leads us to secure the subject of study: The right to information by patients and informed consent.
Using a cross-sectional descriptive study, conducted with the complete validated by a survey of 94 nurses and hospital emergency tract health area 2 of the Autonomous Community of Murcia has analyzed the act of informed consent for Nurses / as Critical and emergency.
Previously it was a comprehensive literature search in specialized databases such as: City, Medline, etc..
Results: Literature analysis shows that compared with other groups, the nurses have no documented informed consent for invasive procedures in the emergency room.
Concerning demographic data, professionals have an average of 35 years, with 6 years experience in emergency, 70.2% being women.
Stresses that the completion of invasive procedures performed by nurses without supervision of another professional in 83% of cases, unknown in 69% of the cases the current legislation on patient information.
43% of nurses surveyed reported never sought consent to an invasive procedure, yet the 93% refers not ever have problems with informed consent.
The rest is a purely verbal requests and ethical requirement.
Specific training in patient rights and responsibilities is seen as very necessary for 92% of respondents.
Is performed as the last element of the study proposed a model of informed consent in the skin sutures in emergencies, as the basis for the preparation of other documents related to consent, for professionals in Emergency Nursing and Emergency.
Conclusions:
We found that professionals as defined above, in a very high percentage do not seek the informed consent law in place, so the patient is not given the information necessary and essential, even if this condition does not endanger the patient's life immediately. It fails to be a legal requirement to give information and seek the favor of the patient to perform any process.
KEY WORDS:
informed consent. Patients' rights. Sutures
INTRODUCCIÓN
Los elementos determinantes de la salud son numerosos, evidenciando a la hora de proceder a un tratamiento determinado que hay que tener en cuenta sobretodo: a la persona, su entorno y evidentemente la patología presente. Pero ¿qué ocurre si la atención se da en un servicio de urgencias?
El ejercicio asistencial manifiesta que hoy en día en un servicio tan específico como es el de las urgencias y emergencias, la patología que realmente debiera ser tratada en el mismo es solo una pequeña parte de la globalidad total que se atiende, por lo que gran parte de la labor enmarcada en estos servicios sanitarios es la atención de patologías y problemas banales.
Es obvio que en estas áreas asistenciales, las de urgencias, se realizan diversos procedimientos de índole variada con el fin de solucionar la problemática que presentan los enfermos. Gran parte de ellos son de naturaleza invasiva, ya sea para la obtención de muestra o fluido corporal con el fin de realizar pruebas complementarias o para tratamiento in situ sobre una determinada zona anatómica, con el consiguiente riesgo para la salud del paciente que ello conlleva.
Esto nos encamina al estudio del Derecho a la Información y el Consentimiento Informado por parte de los profesionales de Enfermería de Urgencias y Emergencias ante los pacientes que atienden.
El marco legal del mismo en España viene recogido en la Ley 41/2002 de 14 de Noviembre básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica.
Si bien como punto inicial destaca que el dar información nos es tema al que se encuentren acostumbrados los Enfermeros/as, por lo menos como requisito legal, aunque si se da información de forma continuada como criterio deontológico.
Partiendo del concepto de consentimiento informado definido en la ley anteriormente especificada, podemos adaptarlo al marco profesional de la Enfermería y redefinirlo como: Acto dinámico y puramente informativo mediante el cual y en atención a un cuidado responsable, un profesional Enfermero/a da información a un paciente o persona de él responsable y le pone en actitud de tomar una decisión sobre el problema de salud por el que consulta. No siendo este ningún tipo de imposición, si no un deber legal y un compromiso ético con la persona y su dignidad como ser humano.
Considerando que la información forma parte de un eje de creciente importancia, en el proceso final del enfoque terapéutico, cuyo significado es que el paciente tome la decisión más acertada sobre su salud, siendo esta un mero vehículo de ayuda y deben de ser los sanitarios, los responsables de dar la información más evidente y actualizada en el momento.
Se evidencian factores poco controlables a la hora de impartir información como son:
-
Características personales innatas del paciente y del profesional.
-
Entorno físico donde se genera y se da la información.
-
Circunstancias favorables o no del problema de salud presente.
-
Nivel cultural del paciente.
El consentimiento informado como tal es un tipo de conducta profesional en la que nos debemos ver reflejados no solo el Enfermero/a que realiza la información sino todo el equipo de Enfermería. Varios son los determinantes del mismo:
-
La unión que como equipo profesional exista en la institución.
-
Directrices que emanan del equipo de gestión.
-
Recomendaciones de las comisiones de historias clínicas y de calidad.
Podemos describir tres ventajas claras del consentimiento informado:
1º Asocia los contenidos del proceso terapéutico con una patología en concreto.
2º Hace más cercana la adopción de una decisión de forma sencilla.
3º Genera compromiso en los profesionales y motivación en los pacientes.
El disponer de un formato de documentación escrita, no significa necesariamente que se obtendrán mejores resultados, al no ser la Enfermería una ciencia exacta. Debiendo evaluar y reevaluar los resultados de los planes de cuidados adscritos a cada paciente.
Los puntos considerados clave en la entrega del documento de consentimiento informado por escrito, serían:
1º No retrasarlo al último momento, con prisas como si este requisito fuera imprescindible.
2º Procurar informar sobre la estructuración del documento y estar prestos a resolver las dudas que se generen al instante.
3º Dar el tiempo suficiente y adecuado para que el paciente asimile el contenido íntegro del documento.
4º Procurar una retroalimentación informativa adecuada con el paciente
El documento como registro escrito incluye los siguientes apartados:
-
Encabezado con especificación de su identificación.
-
Definición del proceso.
-
Especificación del mismo. ¿Es necesario?
-
Descripción del proceso. Posibilidad de complicaciones.
-
Otras alternativas. Con sus pro y sus contra.
-
Solicitud del consentimiento.
-
Exposición de la posibilidad de revocación de dicho consentimiento.
-
Firma de los implicados y fecha.
Por último la información dada por los Enfermeros/as de Urgencias y Emergencias debe ser real, que no haga dudar, sino que posibilite la adopción de una decisión adecuada. Ahora bien: ¿Debe primar en la información las nociones sobre el riesgo innato de un determinado tratamiento?, o por el contrario ¿debe primar los beneficios que pudieran obtenerse de tal tratamiento?
La respuesta adecuada debiera ser “información objetiva”. El sanitario debe informar siendo lo más objetivo posible, siendo las nociones que de él emanan lo más actualizadas posibles.
OBJETIVOS
1º Informar adecuadamente con criterios de rigor científico y máximo nivel profesional sobre los procedimientos de Enfermería que se realizan en el área de urgencias, exponiendo los cuidados pertinentes y acordes al grado de afección del paciente.
2º Analizar el acto del consentimiento informado por Enfermeros/as de Urgencias y Emergencias.
MÉTODO
1º Búsqueda de referencias bibliográficas en bases de datos especializadas: cuiden, pubmed (medline), BDIE, Cuidatge, ENFISPO, BDENF.
2º Estudio descriptivo transversal mediante la cumplimentación de una encuesta validada por parte de 94 Enfermeros/as de urgencias hospitalarias y extrahospitalarias del área de salud 2 de la Comunidad Autónoma de la Región de Murcia.
La tabulación de las encuestas se realizó mediante el programa informático Microsoft Excel 2002 y para su análisis estadístico el programa SPSS 15.0.
RESULTADOS
El análisis bibliográfico muestra evidencia legal y ética suficiente sobre el derecho a la información por parte de los pacientes, en la cuál debe basarse el trabajo de Enfermería de Urgencias y Emergencias. Así tenemos la ley 41/2002 de 14 de Noviembre básica, reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica.
Ley 14/1986 de 25 de Abril General de Sanidad, artículos 10.2, 10.4, 10.5 y 10.6.
Ley 26/1984 general para la defensa de los consumidores y usuarios, artículo 2.1.
Ley 44/2003 de ordenación de las profesiones sanitarias artículo 5.1f.
Resolución 32/89 del Consejo general de Enfermería por la que se aprueban las normas deontológicas que regulan el ejercicio de la profesión de Enfermería en España.
Respecto a los datos obtenidos después de valorar las encuestas encontramos que:
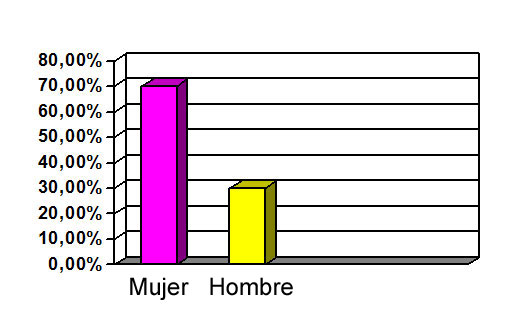
Los datos demográficos evidencian que la profesión es eminentemente femenina siendo un 70,2% de las encuestadas mujeres con una media de 35 años de edad y una experiencia de 6 años en servicios de urgencias.
SUPERVISIÓN PROCESOS
Destaca la realización de procedimientos invasivos por parte de un 83% de los encuestados sin supervisión de otro profesional, frente a un 17% que si solicitan dicha supervisión.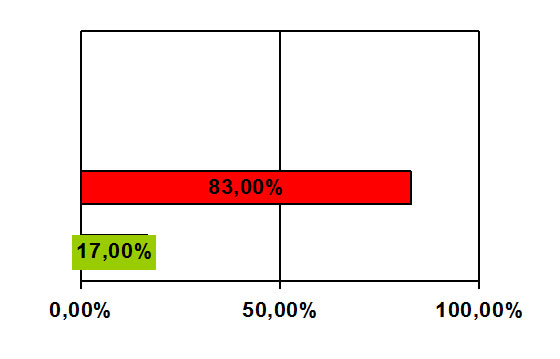
CONSENTIMIENTO
Es de resaltar que un 43% de los profesionales consultados dijeron no solicitar el consentimiento cuando proceden a realizar un proceso invasivo.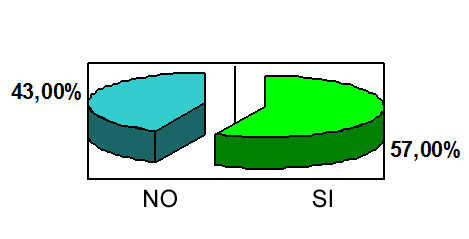
El desconocimiento de la legislación vigente en materia de información viene respaldado por un 69% de los encuestados que dicen presentar dicha carencia.
Aún así un 93% de los Enfermeros/as consultados expusieron que nunca habían tenido problemas relacionados con el consentimiento informado.
Se especifica por parte de los profesionales consultados que aquellos que solicitan el consentimiento ante un proceso, lo suele hacer de forma verbal y como requisito ético.
Dada la carencia demostrada un 92% de los sanitarios de urgencias y emergencias que contestaron la encuesta, consideran muy necesaria la formación en materia de derechos y deberes relacionales con el consentimiento informado.
Se añade a continuación la propuesta de consentimiento informado en suturas de urgencias:
Modelo de un documento de Consentimiento Informado para suturas de heridas por Enfermería de Urgencias y Emergencias
Espacio para la identificación del paciente
DECLARO que el Enfermero/a D/Dña: me ha informado de la conveniencia de realización de sutura en la herida que presento.
TIPO DE HERIDA:
PROCEDIMIENTO (especifique solo el nombre):
Posibles complicaciones:
En la intervención:
1º Reacción alérgica al anestésico local. Si ha recibido en otras ocasiones este tipo de anestesia y no ha sufrido ninguna reacción, es difícil que le ocurra. HÁGANOS SABER SI ES ALÉRGICO A ESTE TIPO DE ANESTÉSICOS Y/O ALGÚN MATERIAL DE SUTURA.
2º Dolor. Durante esta primera notará dolor y/o escozor por la punción de la anestesia, posteriormente no volverá a notar dolor.
Después de la intervención:
1º Sobreinfección de la herida.
2º Dehiscencia de la sutura.
3º Dolor o molestia en la herida.
4º Hemorragia o hematomas.
5º Defectos estéticos.
6º Cicatriz hipertrófica.
RECOMENDACIONES:
En caso de que tenga cualquier complicación NO DUDE EN CONTACTAR CON NOSOTROS.
En informe adjunto le informaremos como se ha desarrollado el procedimiento y las recomendaciones de cuidados al alta.
Comprendo que mi decisión es voluntaria, he sido informado de todas las opciones posibles, acepto firmar este consentimiento libremente y entiendo que cualquier procedimiento añadido necesario al descrito solo se realizará en mi bien e interés, si está justificado por razones clínicas y previa autorización verbal por mi parte. Soy consciente de que no se me puede garantizar completamente un resultado exitoso.
Si está de acuerdo en darnos su permiso para el proceso descrito firme debajo de este párrafo. Muchas gracias.
Sin necesidad de dar ninguna explicación, puedo revocar el consentimiento que ahora presto, en cualquier momento.
Fecha:
Firmado por el Enfermero/a. Firmado por el paciente/
Representante legal
DISCUSIÓN Y CONCLUSIONES:
Las referencias bibliográficas postulan que el dar información al paciente, es una medida efectiva para que el mismo, tome la decisión más acertada sobre su proceso, haciéndose así partícipe del tratamiento.
Nos encontramos con que los profesionales definidos anteriormente, en un porcentaje muy elevado no solicitan dicho consentimiento, por lo que al paciente no se le da la información necesaria e imprescindible.
Observándose además que este hecho se produce, haciéndose los Enfermeros/as de urgencias responsables casi todos de estos procedimientos.
Estos mismos profesionales sanitarios desconocen la legislación vigente en cuanto al consentimiento informado, lo cual y dada su experiencia profesional puede hacer suponer que no han sido formados suficientemente en su etapa pregrado en aspecto legales o que no tienen una formación continua adecuada a su desempeño profesional.
Ante estos resultados cabe explicitar que:
Debemos conocer la legislación actual para evitar sesgos por parte de los profesionales de urgencias, cuando estos tienen que dar información sobre sus procedimientos terapéuticos.
BIBLIOGRAFÍA
BELTRAN AGUIRRE, J.L. La información en la Ley General de Sanidad y en la jurisprudencia. "Derecho y Salud", vol. 3, nº 2, julio-diciembre de 1995.
CONSTITUCIÓN DE ESPAÑA de 27 de Diciembre de 1978. BOE de 29 de Diciembre de 1978.
DAVIS, A. J.; Las dimensiones éticas del cuidar en enfermería. Enf Clínica 1999; 9: 21-28
GRACIA, D.; JARABO, Y.; MARTÍN, N. et al. Toma de decisiones en el paciente menor de edad. Med. Clin. 2001; 117: 179-190
GRACIA GUILLÉN, D. Fundamentos de Bioética. Págs. 151-189. Ed. EUDEMA. Madrid, 1989.
Ley 14/1986 de 25 de Abril, General de Sanidad. Boletín Oficial del Estado nº 102 de 29 de Abril de 1986.
Ley 26/1984 de 19 de Julio, General para la Defensa de los Consumidores y Usuarios. Boletín Oficial del Estado números 175 y 176 de 24 de Julio de 1984.
Ley 41/2002 de 14 de Noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica. Boletín oficial del Estado nº 274 de 15 de Noviembre de 2002.
LUNA MALDONADO, A. Problemas médico-legales de la historia clínica en el ejercicio libre de la Medicina, "Los derechos del enfermo", Consejería de Sanidad y Consumo, Murcia, 1987.
MARTÍN RODRÍGUEZ, M; RUÍZ LAVELA, FM; MARTÍN RODRÍGUEZ, J; MAYOR MARTÍN, AB; DÍAZ HERNANDEZ, JA. Protocolo clínico de cirugía menor en urgencias. Enfermería de urgencias y emergencias: Descubriendo la cercanía. Editorial MAD, Sevilla Marzo 2007
REAL DECRETO 1/2007 de 16 de Noviembre por el que se aprueba el texto refundido de la Ley 26/1984 de 19 de Julio, General para la Defensa de los Consumidores y Usuarios y otras leyes complementarias. Boletín Oficial del Estado nº 287 de 30 de Noviembre de 2007.
RESOLUCIÓN 32/89 del Consejo General de Enfermería aprobando las normas deontológicas que ordenan el ejercicio de la profesión de Enfermería en España.