Nº11 Enero - Febrero de 2010
HEMODINAMICA EN UCI: MANEJO DEL PICCO®
AUTORES:
Robles Carrión, José; Pachón María, Estefanía;Vega Vázquez Francisco Javier.
Correo de Contacto:enfermeroportu@hotmail.com
RESUMEN
La monitorización hemodinámica se ha convertido en una herramientas fundamental de la unidad de cuidados intensivos para el manejo y resucitación del paciente crítico, los diversos procedimientos, monitores y tecnología aportan datos para poder dilucidar qué ocurre, cómo sucede y posible causa de descompensaciones en pacientes críticos (shock séptico, lesión o daño pulmonar, shock cardiogénico, inestabilidad hemodinámica, etc),
A lo largo de la historia se han ido desarrollando diversas tecnologías para este fin diagnóstico por ejemplo tenemos catéter de arteria pulmonar (CAP) diseñado por Swan Ganz en los años 70, sistema Vigileo®, Sistema Nico®, Sistema COPA®, sistema Picco®, el que vamos a desarrollar en su última versión Picco®.
PALABRAS CLAVES
PiCCO®, hemodinámica, UCI, enfermería
TITLE
HEMODYNAMICS IN ICU: PICCO®MANAGEMENT
ABSTRACT
Hemodynamic monitoring has become an essential tool for intensive care unit for management and resuscitation of critically ill patients, the various procedures, monitors and information technology contribute to elucidate what happens, how it happens and possible cause of decompensation in critically ill patients (septic shock, lung injury or damage, cardiogenic shock, hemodynamic instability, etc.)
Throughout history have developed various technologies for this purpose we have such diagnostic pulmonary artery catheter (PAC) designed by Swan Ganz in the 70's, Vigileo ® system, Nico ® System, COPA ® System, Picco ® system , which we will develop in the latest version PICCO®
KEY WORDS
PiCCO®, hemodynamics, ICU
INTRODUCCIÓN
Diversos han sido los intentos de monitorizar la hemodinámica del paciente crítico en UCI, mediante varias técnicas tales como termodilución o análisis de onda de pulso.
De los sistemas más recientes encontramos el PICCO®(Pulse Induced Contour Cardiac Output), que resulta menos incruento y que además combina ambos métodos de cálculo, por un lado la termodilución puntual, tomándola como calibración previa y por otro el análisis continúo de la onda pulso. Por tanto el sistema Picco® obtiene datos de manera continua (onda de pulso) y puntual (termodilución) proporcionándonos valores de precarga, función órgano (pulmón y corazón), flujo y oxigenación.
A diferencia del Catéter de Arteria Pulmonar (CAP) éste sistema no precisa que atraviese el hemicorazón derecho y se aloje en arteria pulmonar, con el riesgo que conlleva, sino que realiza sus mediciones a través de una arteria alojada en lechos centrales y un catéter venoso central (yugular o subclavia preferiblemente)
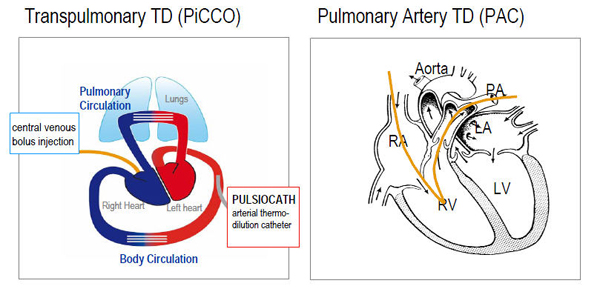
Otra gran diferencia la encontramos en que los valores obtenidos son volúmenes, mientras que con el catéter de S.Ganz se obtienen presiones.
En Picco, al igual que en otros sistemas, podemos visualizar los datos de manera absoluta o indexada (de acuerdo con la superficie corporal) introduciendo previamente los siguientes datos: altura, peso y sexo
Por tanto la gran variedad de datos obtenidos la hacen un sistema de medición potente, aportando datos anteriormente no aportados por otros sistemas de medición como son ELW o ELWI (agua extravascular pulmonar y su indexado, es decir agua de intersticio, intracelular e intraalveolar), permitiéndonos medir los datos de edema agudo de pulmón a pie de cama, y sin necesidad de radiografía eliminando al mismo tiempo errores de interpretación y técnica de realización. De igual manera novedosa mide el PVPI (índice de permeabilidad vascular pulmonar) que refleja si la causa del aumento del ELW es debido a exceso de volumen (aumento de presión hidrostática) o aumento de permeabilidad de los vasos pulmonares (Shock séptico, SRIS, Neumonía grave, etc…) con el consiguiente paso de agua a espacio extravascular
Otro dato de gran importancia obtenido por este sistema es una de las líneas de avance de la hemodinámica actual, y es conocer si el paciente es precarga dependiente o no, es decir si necesita que aumentemos su volumen y hasta cuanto podemos administrar para optimizar el gasto cardiaco (curva de Frank-Starling), evitando los excesos de volumen tan perjudicial para pacientes críticos. Para decidir si el paciente es precarga dependiente o no tendremos que dilucidarlo a partir de VPP (Variación de Presión de Pulso) y VVS (variación de volumen sistólico) teniendo en cuenta que estos parámetros son sólo interpretables en situación de ritmo sinusal y conectado y adaptado a ventilación mecánica controlada
MATERIAL Y MÉTODO
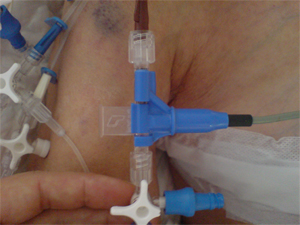
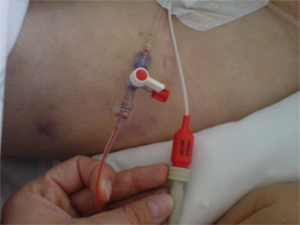
Requiere por un lado de un catéter venoso central (CVC) dónde se acopla cápsula Picco dotada de termómetro para detectar temperatura de inyección y por otro de una arteria: femoral, braquial, axilar o radial pero con ubicación final en arteria central (aorta) y dotada con termodetector en su punta para detectar cuando llega el suero frío inyectado en vía venosa central y realizar los cálculos
Las arterias serán de longitud más larga según su lugar de punción para conseguir llegar a arteria aorta, así la radial tiene una longitud de 50 cm y la femoral de 7 cm
 |
 |
|
Catéter Venoso Central con sistema Picco® dotado de termómetro (mide temperatura de inyección) |
Catéter Arterial Picco® dotado de termómetro (mide la llegada del indicador a la arteria) |
Utiliza dos sistemas de obtención de datos:
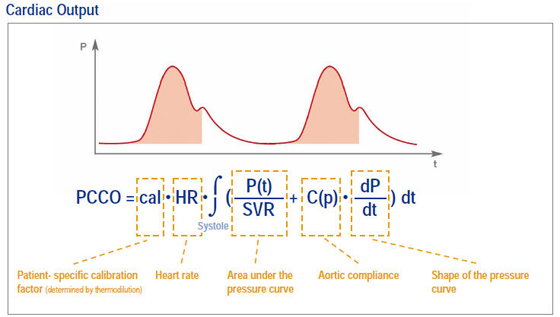
-Termodilución (TD): Gracias a la ecuación de Stewart-Hamilton, se obtienen una serie de datos (entre los que se haya el Gasto Cardiaco) de manera puntual (CO/CI) asentando las bases para el cálculo de manera continua del análisis de la onda de pulso.
La ecuación de Stewarat-Hamilton tiene en cuenta varios parámetros para realizar su cálculo final:
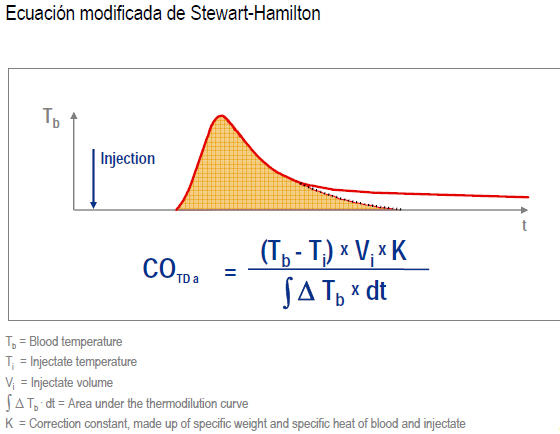
Previa a la realización de la prueba debemos introducir en el módulo dos cifras: en primer lugar el volumen del indicador o, lo que es lo mismo, de suero frío a infundir para la TD y en segundo lugar la PVC (presión venosa central). Una vez introducidos estos dos valores, pulsaremos en la pantalla táctil el botón Start, seguidamente aparecerá la orden “inyecte 15 ml” es entonces cuando inyectamos el indicador por el catéter venoso central (de elección la vía distal), dotado con un termómetro que detecta la inyección del líquido y su temperatura; a continuación aparecerá una curva en el monitor y cuando termine de realizar los cálculos, aparecerá los datos obtenidos de esa TD. El volumen a infundir es programable, pero se aconseja 15 ml de suero fisiológico a temperatura menor de 8ºC, la inyección debe ser lo más rápida posible. Esta operación de TD se debe repetir al menos 3 o 4 veces para que el sistema haga una media, si se observara que alguna de las TD obtuviera parámetros que distan mucho de los otros, esta se anulará para que no forme parte de la media y desvíe mucho el cálculo final de la misma. La operación de Termodilución y calibración del sistema Picco® se debe realizar al menos cada 8 horas, aunque si el estado hemodinámico del paciente lo requiriera se podría hacer con cadencia horaria
-Análisis de contorno de onda de pulso: Mediante una compleja fórmula junto a los datos de calibración derivados de la termodilución se consigue de manera continua una serie de datos por el análisis de la onda de pulso de la arteria por lo que requiere que la arteria mande una señal correcta consiguiéndolo con estado óptimo de la misma: permeable, sin coágulos, sin burbujas de aire en el sistema, sin acodamientos, en ritmo sinusal y sin dispositivos tales cómo el balón de contrapulsación intraaórtico. Si no existiera una buena señal arterial los datos derivados del análisis no serían válidos.
RESULTADO
Obtenemos gracias a estas medidas dos tipo de datos: continuos, los obtenidos por análisis de onda de pulso y puntuales, obtenidos por TD:
1-Por Termodilución:
CO (CI): Gasto cardiaco y su valor indexado. Medido en l/min; l/min/m2
GEDV (GEDI): Volumen global de las 4 cámaras al final de diástole. Medido en ml; ml/ m2
EVLW (ELWI): Agua pulmonar extravascular medida en ml y nos da una cuantificación de cantidad de edema pulmonar existente al segundo y a pie de cama
GEF: Fracción de eyección global, medida en %. Puede ser usada para detectar insuficiencia miocárdica
PVPI: Índice de permeabilidad pulmonar %. Éste parámetro nos mide si el edema es provocado por aumento de presión hidrostática intravascular, es decir, exceso de volumen o por aumento de la permeabilidad de la membrana
ITBV (ITBI): Volumen de sangre intratorácica (cardiaco y pulmonar), medido en ml o ml /m2es el mejor valor de precarga, mejor que la PVC y mejor que la PCP (presión capilar pulmonar), ya que apenas una variación de 2,8-3,8 ml, implica un descenso de 1ml/kg
2-Por Análisis Continuo de Contorno de Onda de Pulso:
PCCO (PCCI); l/min. (l/min/m2): Gasto cardiaco continuo
SVR (SVRI); dyn•s•cm-5 (dyn•s•cm-5•m2): Resistencia Vascular Sistémica. Útil para conocer requerimientos de aminas o si las hubiera de optar por otras opciones como hemofiltración
VVS %: Variación del volumen latido y VPP %: Variación de la presión del pulso ambas útiles para conocer si nuestro paciente es precarga dependiente o no
VS (VSI); ml (ml/ m2): Volumen Latido
DPmx medido en mmHg/s: Índice de contractibilidad del v. izquierdo
PRESIÓN ARTERIAL sistólica, diastólica y media. Medido en mmHg
Ritmo cardiaco
3-Oxigenación
ScVO2: Medido en %saturación venosa central de O2
DO2 (DO2I): Medido en ml/min (ml/min/m2) Transporte de Oxigeno
VO2 (VO2I): Medido en ml/min (ml/min/m2) Consumo de oxigeno
Por consecuente y de diversa manera obtenemos datos de:
Flujo: CO (CI), PCCO (PCCI) y VS (VSI)
Precarga: GEDV (GEDI), ITBV (ITBI), VVS, VPP
Poscarga RVS (RVSI) y PAM
Contractibilidad: DPmax, GEF Y CIF (índice de función cardiaca medido en min-1)
Función órgano: Pulmonar: EVLW (ELWI), PVPI y cardiaco CPO (CPI): potencia cardiaca medido en w/m2
Oxigenación: ScVO2, DO2 (DO2I) y VO2 (VO2I)
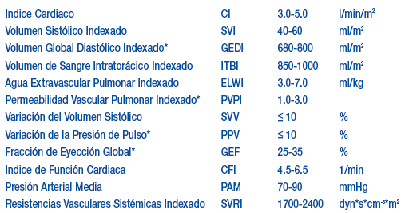
Los valores estándares de cada uno de los parámetros pueden ser encontrados dentro de una de las pantalla de ayuda, accediendo al botón señalizado con una ?, y serían los siguientes:
DISCUSIÓN
El sistema Picco® aporta infinidad de datos que tras su análisis e interpretación llevan a ser fundamentales en la toma de decisiones
El sistema Picco® tiene algunas limitaciones pudiendo determinar valores no reales ante la presencia de diversas situaciones
1. Limitación de la onda de pulso:
SVV / PPV: Solo válidos en VMC y ausencia de arritmias cardíacas
Todos los parámetros de onda de pulso: Sin validez en pacientes con BCPIA (la dilución transpulmonar no se afecta)
-Los pacientes deben estar sedados e inmóviles, ya que de lo contrario, cualquier movimiento afectaría a la interpretación de la onda de pulso por parte del PiCCO y sus consecuentes errores de cálculos. De la misma manera debe ser una arteria con buena señal, sin acodamientos, ni coágulos para evitar falsas estimaciones que nos lleven a error
2. Limitaciones de la TD:
Neumonectomía o lobectomía recientes, TEP y circulación extracorpórea (no incluida TCDE)
GEDV:
- valores falsamente elevados en aneurismas de aorta
- shunt izquierda-derecha
- Sobre-estimado en insuficiencia valvular severa
EVLW:
- alteración severa de la perfusión (macro-embolismo)
- shunt izquierda-derecha
CONCLUSIONES
El sistema Picco® no sustituye al CAP pero presenta una serie de ventajas frente a él cómo por ejemplo la menor invasividad, y la posibilidad de mantener los catéteres por mayor periodo de tiempo ya que pueden permanecer hasta 10 días, siempre que no existen signos de infección en los catéteres. Este periodo es mucho más extenso que la tiempo medio de permanencia recomendado para el CAP
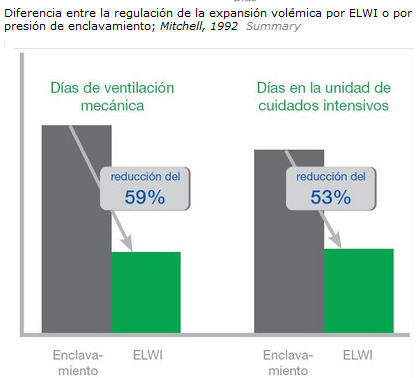
Gracias a este sistema de monitorización hemodinámica se consigue, según estudios una disminución de días de ventilación mecánica y menos días de estancia en UCI, con el consiguiente menor gasto sanitario derivado
BIBLIOGRAFÍA
-
Revisión bibliográfica de la base de datos de CUIDEN, ENFISPO, CUIDATGE, PubMed
-
DIAGNOSTICOS ENFERMEROS: DEFINICIONES Y CLASIFICACION 2007-2008 NANDA de VV.AA. ELSEVIER ESPAÑA, S.A. 2007
-
CLASIFICACION DE RESULTADOS DE ENFERMERIA (NOC) (4ª ED). MOORHEAD, SUE y JOHNSON, M. .HARCOURT BRACE DE ESPAÑA, S.A. 2009
-
Clasificación de Intervenciones de Enfermería (NIC), 4ªedición. McCloskey Dochterman J , M.Bulecheck G. 2008
-
Manual of Cardiovascular Medicine. 2ªed. Philadelphia: 5. Griffin BP, Topol EJ, Mcrae A, Hook edit: M.Lippincott Williams & Wilkins; 2004.
-
Picco®... monitorización hemodinámica avanzada menos invasiva. Disponible en: http://www.pulsion.com/index.php?id=2267