|
Atención
urgente al paciente con epistaxis
Cerezo
García, MM; Usieto Allué, R; Elorriaga Barrientos, I;
Rubio García, P
Hospital
San Millán (Logroño)
Resumen
:
Realizamos un estudio retrospectivo sobre los pacientes
con epistaxis atendidos en nuestro Servicio durante el
año 2001. En el periodo de estudio se atendieron un total
de 314 epistaxis en 267 pacientes. Epidemiológicamente se
registró un 55,8% de varones y un 44,2% de mujeres; con
una edad media de 442,6 años y unos rangos máximo y
mínimo de 89 y 2 años, respectivamente. Un 94,3% de los
pacientes presentaba sangrado activo en el momento de
llegar a Urgencias, y en el resto de los casos la
hemorragia había cesado de forma espontánea. El origen
de la epistaxis fue anterior en un 76,1% de los casos,
posterior en un 10,5% e indeterminado, tras la pertinente
exploración, o no registrado en el restante 13,4%. Se
aplicó tratamiento conservador en sus diversas variantes
en un 99,7% de las ocasiones : cauterización,
taponamiento anterior, cauterización más taponamiento
anterior o taponamiento posterior. Tan solo un paciente
con una tumoración maligna de cavum precisó cirugía
urgente bajo anestesia general. La atención a las
epistaxis fue proporcionada en 82 ocasiones por el
otorrinolaringólogo (ORL) de guardia (26,1%) y el resto
por personal de urgencias (médicos o enfermeras). El
número de llamadas a urgencias del ORL durante el periodo
estudiado fue de 247, por lo que la epistaxis supone un
tercio de las mismas. Un total de 14 pacientes con
epistaxis precisaron ingreso en planta de ORL o pediatría
debido a su intensidad o por resangrado (4,5%).
Introducción
:
Las epistaxis son hemorragias originadas en las fosas
nasales y la causa más frecuente de atención
otorrinolaringológica urgente. Según su origen
anatómico se clasifican en epistaxis anteriores, cuando
se observa el origen del sangrado en el septum anterior,
habitualmente en el área de Kiesselbach; y epistaxis
posteriores, cuando procede de un punto más posterior, no
accesible mediante la rinoscopia tradicional. El
diagnóstico y las vías de acceso para el tratamiento
difieren en cada caso.
-
Epistaxis
anterior : la lesión está situada en la parte
anterior de las fosas nasales y la sangre sale al
exterior por las coanas. Es frecuente en niños y
jóvenes. Normalmente se asocian a maniobras de
rascado, esfuerzos, traumatismos, etc.
-
Epistaxis
posterior . la lesión está situada en la parte
posterior de las fosas nasales, por lo que la sangre
se vierte hacia el cavum, la faringe y la boca, desde
donde es deglutida o expulsada hacia el exterior. Se
da en personas añosas, hipertensos o pacientes con
discrasias sanguíneas de origen hepático,
hematológico o medicamentoso.
Recuerdo
anatómico :
|
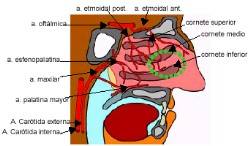
|
La alta frecuencia de esta patología se relaciona
con la copiosa irrigación de la nariz. En dicha
irrigación, se ven involucradas fundamentalmente
las arterias etmoidales anterior y posterior,
ramas de la oftálmica (caótida interna),
encargadas de irrigar la parte superior del
tabique nasal y paredes externas y las arterias
palatina mayor y
|
esfenopalatina,
provenientes de la maxilar (carótida externa) que irrigan
la parte inferior del tabique y los cornetes. Estos vasos
se anastomosan entre sí formando una tupida red en la
parte antero-inferior del tabique, dando origen a una zona
predispuesta a la hemorragia, plexo de Kiesselbach o área
de Little. Las epistaxis posteriores se originan a nivel
de las ramas de la arteria esfenopalatina.
Clasificación
etiológica :
|
Factores
locales |
Factores
sistémicos |
|
1.-
Traumatismos.
- Fractura
nasal o facial.
- Legrado
digital.
- Cuerpo
extraño.
- Postquirúrgico.
- Irritantes
tóxicos inhalados.
2.-
Inflamación.
-
Sd.
catarral/gripal.
-
Pólipos
nasosinusales.
-
Rinitis
atrófica.
3.-
Malformaciones vasculares
4.-
Cáncer nasosinusal. |
- Hipertenión
arterial.
- Enfermedad
de Rendu- Osler.
- Fármacos.
- Antiagregantes.
- Anticoagulantes.
- Alcoholismo.
- Discrasias
sanguíneas.
- Hemodiálisis.
- Factores
cardiovasculares
|
Manejo
de las epistaxis :
-
Si la
hemorragia es anterior y no existe alteración
sistémica, se procede comprimiendo con el índice y
el pulgar por parte del paciente respirando a través
de la boca durante 5 ó 10 minutos con la cabeza en
posición normal mientras se prepara equipo para la
hemostasis.
-
Se
introducen en las fosas nasales, previamente limpias
de coágulos, mechas de algodón empapadas de
anestesia tópica o, en su defecto, de agua oxigenada,
manteniendo este taponamiento durante 10-15 minutos.
-
Tras
retirar las mechas de algodón se exploran las fosas
nasales en busca del vaso sangrante, con la ayuda del
rinoscopio. Si se localiza, se realiza cauterización
aplicando el extremo de una barra de nitrato de plata
sobre la zona que rodea al punto sangrante, durante al
menos 30 segundos, para coagularlo. Siempre debe
explorarse la orofaringe con un depresor lingual para
descartar un posible sangrado hacia la faringe.
-
Si fracasan
las medidas anteriores se debe realizar un
taponamiento anterior bilateral, introduciendo
gasa de borde de 2 cm de ancho impregnada en
pomada antibiótica mediante la pinza de
bayoneta. Se introduce lentamente, dejando el
extremo de la gasa exteriorizado, comenzando
por el suelo de la fosa nasal hacia arriba,
siguiendo la dirección del tabique, y
plegando la gasa en capas sucesivas,
concluyendo con sujección de esparadrapo.
|
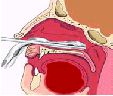
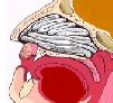
|
-
El
taponamiento también se puede realizar con materiales
expandibles con suero (tipo Merocel), de 10 por 2 cm
para un adulto normal, que se introduce pegando al
suelo de la fosa nasal, previa lubricación del mismo
con pomada antibiótica.
-
El
taponamiento debe mantenerse al menos durante 48
horas.
-
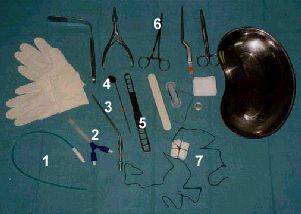
Material
necesario para taponamiento anterior :
|
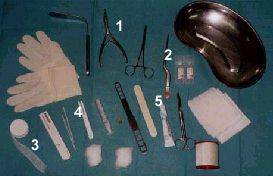
|
- Rinoscopio.
- Pinza de bayoneta.
- Gasa de borde.
- Nitrato de plata.
- Pomada antibiótica.
|
-
Las
epistaxis posteriores deben ser tratadas por personal
especialista; se pueden realizar con torunda de gasa
(almohadilla fija con seda gruesa), emplazándola en
el cavum, o bien con sonda neumática.
-
La
técnica del taponamiento posterior consiste en
introducir una sonda de goma blanda por las fosas
nasales hasta hacerla salir por la boca, los hilos de
seda se anudan al extremo de la sonda y sirve para
traccionar el tapón hasta el interior de la
nasofaringe. En la boca se guía con un dedo para
ayudar a la correcta colocación de la torunda por
detrás del velo del paladar, empujándola de forma
que quede impactada en la coana. Uno de los hilos (el
tercero) se deja por la boca y se fija en la mejilla
sin traccionar; servirá para retirar posteriormente
el taponamiento. El extremo que sale por la nariz, se
mantiene con tensión mientras se efectúa el
taponamiento anterior, la seda se fija a una
almohadilla a nivel de la columnela. Los tapones de
balón específicos poseen un sistema de doble globo
de baja presión en el que uno de ellos se mantiene en
nasofaringe y el otro en nariz. Estos taponamientos
con balones inflables son los más sencillos para su
colocación, aunque no tan eficaces para controlar la
epistaxis. El taponamiento posterior se deja durante 5
días, tiempo durante el cual el paciente deba
permanecer hospitalizado.
-
Material
necesario para taponamiento posterior :
- Sonda de goma.
- Sonda
neumática.
- Aspirador.
- Espejo de
cavum.
- Depresor
lingual.
- Kocher.
- Torunda de
gasa.
|
|
Conclusiones
:
Las epistaxis es un cuadro muy frecuente en los Servicios
de Urgencias. Un elevado porcentaje de ellas son
epistaxis anteriores que ceden con sencillas maniobras
compresivas o cauterización con o sin taponamiento. Por
todo ello, unos conocimientos adecuados y unas actuaciones
debidamente protocolizadas permitirán el diagnóstico y
tratamiento inmediato y definitivo de la mayoría de los
pacientes.
Bibliografía
:
-
Vaamonde
Lago, P; Lechuga García, MR; Mínguez Beltrán, I;
Frade González, C; Soto Varela, A; Bartual Magro, T y
col. Epistaxis : estudio prospectivo sobre la
atención urgente a nivel hospitalario, Acta
Otorrinolaring Esp 2000; 51(8):697-702.
-
Grijalba
Uche, M; Rivera Vegas, MJ. Traumatismos nasales, Acta
Otorrinolaring Esp, 47,6 (456-460), 1996.
-
Alvarez
Porrero, JM; Claudio Romo, E; Crespo Moreno, A;
Fernández Rodriguez, B; García Montero, S; Leal de
Pedro, E y col. Gu´´ia de intervención rápida de
enfermería en situaciones urgentes : 114-115, Madrid,
Comuniland S.L., 2002.
-
Grupo de
trabajo en Medicina de Urgencias. Santander; Manual de
Urgencias para Enfermería, 410-412, Madrid, ediciones
Arán, 1998.
|